“Escuchaba voces que me decían que no valgo nada”: una persona se suicida cada 8 horas en Ecuador
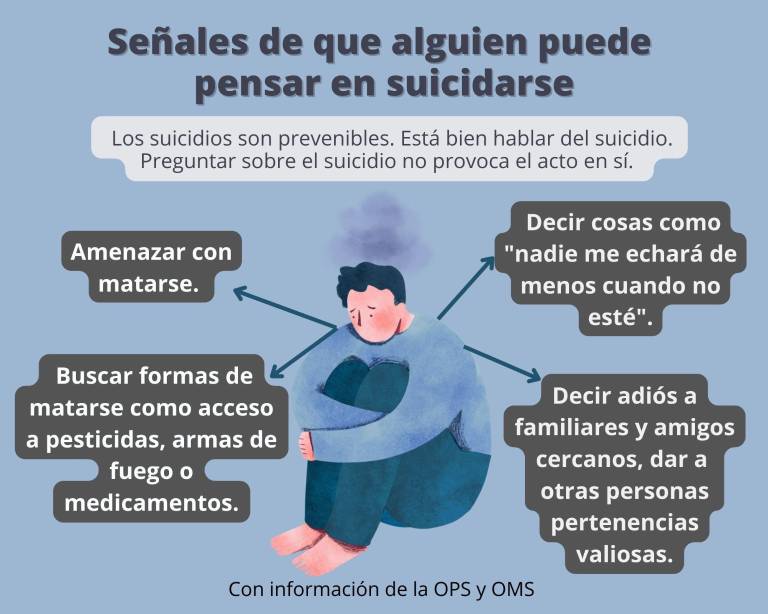
Cada 40 segundos alguien se suicida en alguna parte del mundo, según la OMS.
Una persona se suicida cada 8 horas en Ecuador. La cifra se asemeja a la de homicidios violentos en Guayas, Manabí y Esmeraldas, en donde una persona es asesinada cada 7 horas. Ante el caos que genera la inseguridad, el Gobierno y los municipios está respondiendo. Pero, ¿qué pasa con los suicidios? ¿qué se está haciendo para derrumbar los estigmas alrededor de las enfermedades mentales? Más de 1.000 personas se suicidan por año en el país, duele decir, que la mayoría pudo evitarse.
Verónica, de 36 años, era conocida por ser el alma de la fiesta, siempre anhelaba la felicidad. Sin embargo, cuando estaba sola, los sentimientos de tristeza se apoderaban de ella. Desde hace 10 años, padece depresión, un trastorno mental asociado a los cambios de humor.
En su etapa más fuerte, la mujer recuerda que escuchaba voces externas que le decían: “No vales nada, tu vida no vale nada, nadie te quiere, no tienes por qué existir”. Estas ideas se repetían casi todos los días. “Había noches enteras en las que no podía dormir”.
Tras iniciar un tratamiento psiquiátrico, la depresión parecía estar bajo control, pero situaciones personales hicieron que aparezca la ansiedad, una enfermedad caracterizada por preocupaciones y miedos intensos.
Además, una ruptura amorosa fue el detonante para que Verónica se hundiera en un pozo que parecía no tener salida. Tomó alcohol durante dos días sin parar, combinado con antidepresivos y calmantes. Cansada de tanto sufrimiento, intentó suicidarse.
“Fue el punto más álgido de mi vida. En ese momento, subí al cuarto piso de un edificio e intenté lanzarme. No tengo recuerdos claros del paso a paso, pero me acuerdo que el guardia me dijo algo y me quedé parada, hasta que llegaron mis familiares y me cogieron. Yo me acosté en el piso, empecé a llorar y temblar. Luego me llevaron al hospital”.
La joven pasó varios días hospitalizada y retomó el tratamiento psiquiátrico, esta vez con una dosis mayor de fármacos. Pero más allá de la medicina, inició un proceso de sanación interna. “Me costó muchísimo perdonarme”.
“Aprendí a acoger el dolor con cariño, acoger esos momentos de tristeza, sabiendo que son transitorios y que uno es más que la tristeza que tiene. A veces vamos por la vida buscando hacer reír a los demás o reírte tú todo el tiempo y cuando no tienes eso, te quedas sin nada”.

A nivel mundial, más de 700 mil personas se quitan la vida tras numerosos intentos, lo que corresponde a una muerte cada 40 segundos, según la Organización Panamericana de Salud, OPS.
¿CÓMO LLEGAN LOS PENSAMIENTOS SUICIDAS?
Detrás, de un suicidio o intento de quitarse la vida hay varias capas que se deben analizar. Primero, en algunos casos, la depresión es heredable. Una persona puede experimentar desequilibrio neuroquímico, es decir, afectaciones a la dopamina (hormona del placer) y la serotonina (hormona del bienestar), lo que produce emociones depresivas.
Así lo explica Adrián Vásquez, psicoterapeuta investigativo del Hospital de la UTPL, quien agrega que problemas de alcohol o drogas, así como enfermedades crónicas, trastornos emocionales graves, aislamiento o abusos, también pueden ser el origen de un pensamiento suicida.
Estos padecimientos se suman a una serie de problemas de índole académico, profesional, familiar y de pareja, que pueden ser el gatillo para tomar la fatal decisión. O quizás no es la acumulación de situaciones, sino que uno de estos elementos afectó drásticamente a una persona.
“Los recursos para afrontar estas ideas son superados por eventos estresantes. La persona se ve en un túnel, cuya única opción es el suicidio”, dice el psicoterapeuta.
LA PANDEMIA UN DETONANTE MÁS
El psicólogo clínico, Carlos Orellana, quien trabaja en el Instituto de Neurociencias de la Junta de Beneficencia de Guayaquil, menciona que antes del 2020 ya se evidenciaba un aumento de pacientes con trastornos mentales como la depresión, pero la pandemia agravó la problemática.
“Empezó con los trastornos del sueño. La venta de medicamentos para esta afectación se disparó en abril del 2020. Prácticamente en un mes se vendieron medicamentos de un año. La gente empezó a perder el sueño, seguido de trastornos de ansiedad, estrés postraumático y estrés grave”.
En el 2019, esta casa de salud registró 162 internamientos por depresión. Un año después, la cifra bajó a 148 y en el 2021, existió un repunte de 171 hospitalizados. Mientras que en los primeros cuatro meses del 2022, ya van 69.
Ante la tendencia de aumento de casos, desde hace cuatro años, el Instituto de Neurociencias creó ÁnimaEc, una línea telefónica a nivel nacional, que brinda primeros auxilios en temas de salud mental junto al ECU 911.
“Alrededor del 40% de llamas son de ideación suicida, la población adolescente es la que presenta mayor incidencia”, indica Orellana.
De enero a abril del 2022, esta línea registra 1.248 atenciones de soporte emocional. En un día llegaron a atender 81 llamadas, en su gran mayoría casos con depresión y ansiedad.

EL SUICIDIO EN DATOS
¿Hay aumento de suicidios? Esta es una pregunta compleja de responder porque Ecuador tiene limitaciones de registro, pues algunos fallecimientos no son registrados como suicidios. Hay casos en que un individuo se envenena, pero no es anotado como un hecho autolítico (intentos o suicidio consumado).
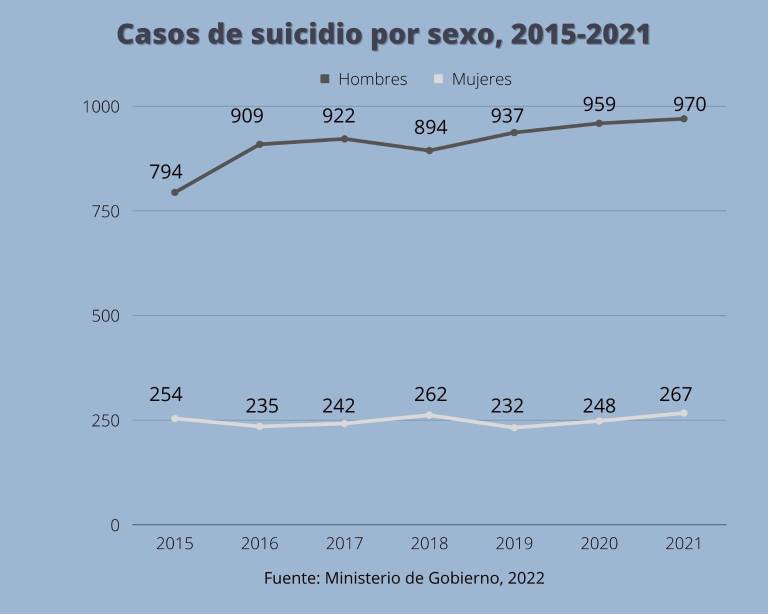
Por un lado, las cifras del Ministerio de Gobierno, con las que se trabaja en la cartera de Salud, evidencian que no hay una variación significativa del número de suicidios en los últimos siete años. Del 2015 al 2021, se han reportado más de mil suicidios por año. Mientras, la tasa se mantiene en 6.97 por cada 100 mil habitantes.
“No hay un incremento significativo de los suicidios como tal. Estadísticamente, estamos en un rango esperado”, indica Pablo Analuisa, de la Dirección Nacional de Promoción de la Salud.
Por su parte, el ECU 911 sí reporta un aumento de suicidios, pues en el 2020 fueron 263, un año después subió a 328 y en hasta el 30 de mayo del 2022 anota 199, por lo que parecería que la tendencia seguirá en ascenso.
En cuanto a los intentos autolíticos, la situación es más crítica. Del 12 de marzo del 2020 al 30 de mayo del 2022, se cuentan 1.576 emergencias y el promedio diario es de dos casos. El año pasado fue la época con más intentos de suicidio, sobre todo en Tungurahua, Guayas, Pichincha, Azuay y Manabí.
¿QUIÉNES SON LOS MÁS AFECTADOS?
La depresión no discrimina edad, sexo, ni condición socioeconómica, por lo tanto, puede darse en un infante como en un adulto mayor. En cualquier etapa de la vida, pero es más común verla en adolescentes y adultos jóvenes hasta los 40 años.
Aunque en los últimos años, la población mayor a los 60 años es la segunda con mayor índice de suicidios. Incluso en el 2020 superó a la población joven, según cifras del Ministerio de Gobierno.
Mientras que los hombres son los que presentan mayor índice de suicidios a nivel mundial. “De cada cuatro suicidios consumados, tres son en hombres y uno en mujeres”, explica Pablo Analuisa.
En Ecuador la situación es igual. Las autoridades de salud esperan que la tendencia en mujeres siga manteniéndose en los próximos años, pero en hombres hay una inclinación a aumentar. En cambio, en los intentos es al revés, las mujeres tienen más intentos que los hombres.
BRECHA EN SALUD MENTAL
“Me hubiese gustado seguir el tratamiento a través de mi seguro, que la seguridad social me garantice mi seguridad mental. Así como puedo ir donde mi ginecóloga para mis controles cada tres meses, así mismo yo debería tener una garantía de una terapia permanente con un psicólogo”, dice Verónica, quien desde el inicio de su tratamiento ha sido tratada por psiquiatras particulares.
Pues afirma que en el sistema de salud público “asignan a cualquier psicólogo sin identificar si es el especialista correcto para el requerimiento del paciente”. Sin embargo, hay personas que no tienen recursos para una terapia privada y deben conformarse con lo que hay, pese a que la depresión es una cuestión de vida o muerte.
Diana Cárdenas, del proyecto de salud mental del Ministerio de Salud, está consciente de que existe una brecha de profesionales, “no en todos los establecimientos de primer nivel tenemos implementados servicios de salud mental”.
En total, son 565 servicios ambulatorios y 71 servicios ambulatorios intensivos a nivel nacional. Lo que no logra cubrir la gran demanda. Por ello, el ministerio implementó la herramienta MHGAP, que permite a profesionales no especializados abordar crisis emocionales en sus primeras instancias. Así mismo, se creó un manual de cuidadores comunitarios.
“Si bien no podemos tener la cantidad de profesionales que quisiéramos dentro de nuestra red de salud mental, estamos tratando de cerrar esas brechas, fortaleciendo las capacidades de nuestro talento humano”, dijo Cárdenas.
NO ES CUESTIÓN DE VOLUNTAD
“Uno se siente vulnerable y débil. La sociedad te dice que debes ser fuerte, una luchadora. Toda esa presión social no deja que mostremos las cosas que nos hacen daño. Los papás tampoco saben cómo actuar, ellos piensan que todo es cuestión de voluntad, pero es difícil”, relata Verónica.
Y es que, en efecto, uno de los mayores desafíos que enfrenta una persona con un trastorno mental como la depresión o ansiedad es que sus padres o gente cercana tomen en cuenta sus emociones y entiendan que requiere de un tratamiento profesional.
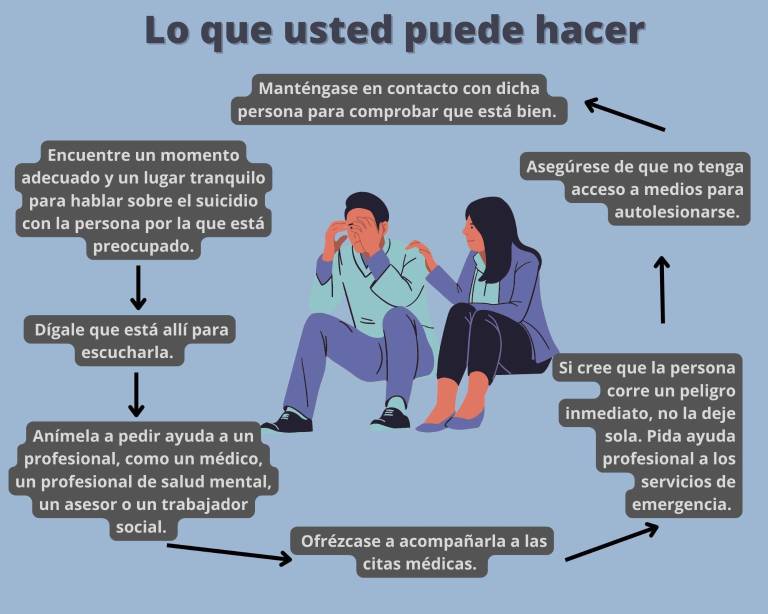
Así coinciden los especialistas Adrián Vásquez y Carlos Orellana, quienes exhortan a las autoridades a proveer a los ciudadanos una intervención eficaz y secuenciada en el sistema de salud público, además de implementar estrategias más agresivas en prevención en todos los niveles, principalmente en instituciones educativas.
LÍNEAS GRATUITAS
Si padeces de alguna afectación mental o solo necesitas hablar con alguien puedes hacerlo a través de la aplicación Ánima Ec de la Junta de Beneficencia de Guayaquil. También en la línea 171 opción 6 del Ministerio de Salud.
Por su parte, la secretaría de Salud del Municipio de Quito ha dispuesto varias líneas telefónicas:
-Unidad Metropolitana de Salud Norte: 02-394-7333
-Unidad Metropolitana de Salud Sur: 02-312-1035/02-312-0920/02-312-0164
-Unidad Metropolitana de Salud Centro: 02-394-9077




.png)
.png)




